D è un ragazzino di 11 anni con una storia di sincopi iniziata improvvisamente all'età di 8 anni, con svenimenti che si presentavano sempre durante la corsa o lo sforzo fisico. La perdita di coscienza era improvvisa, con caduta a terra e ipertono generalizzato della durata di qualche secondo; al risveglio D era spossato ma vigile e orientato. Colpiva il fatto che ultimamente non fosse più attivo come un ragazzo della sua età e in particolare che avesse paura di correre o di svolgere qualsiasi attività.
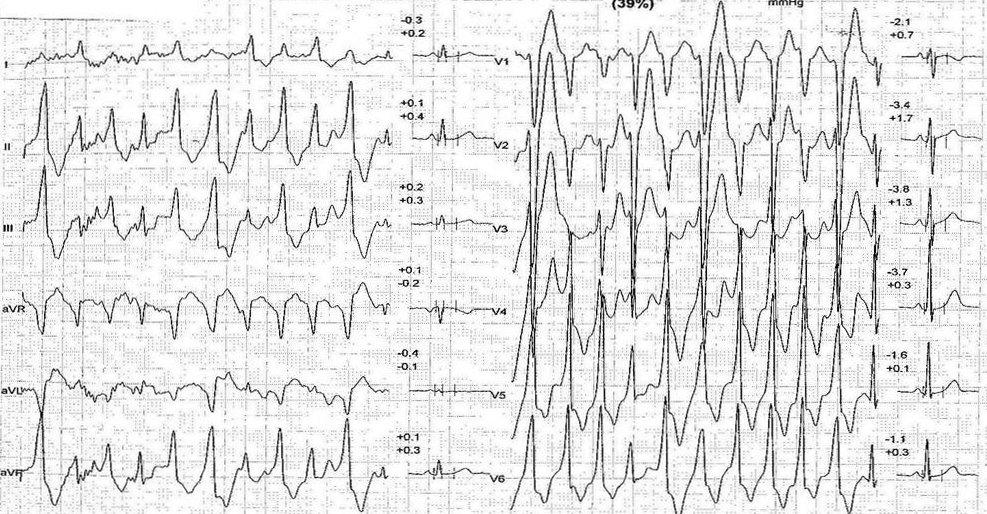
Ripetute ed accurate visite cliniche e una serie importante di esami strumentali (ECG, ecocardiografia, EEG, TC dell’encefalo) sono risultati sempre negativi , mentre il suggerimento diagnostico più interessante è stato fornito dalla prova da sforzo con cicloergometro durante la quale è comparsa tachicardia ventricolare polimorfa (vedi figura). L'ipotesi diagnostica, confermata in un secondo momento dall'analisi genetica, era quella di una tachicardia ventricolare polimorfa catecolaminergica (CPVT), malattia rara ma altamente letale, caratterizzata dalla comparsa di aritmie ventricolari scatenate da stress o esercizio fisico, in individui con cuore strutturalmente sano. Le mutazioni in causa nella CPVT riguardano il gene per il recettore 2 della rianodina (RyR2) e/o il gene per la calsequestrina (CASQ2) e generano di fatto uno stato di “ipersensibilità” alla contrazione indotta dalle catecolamine stesse perché permettono il passaggio di grandi quantità dello ione calcio in risposta a stimoli subliminali . La terapia di prima scelta della CPVT è costituita dai farmaci β-bloccanti che svolgono una funzione protettiva nella maggior parte dei pazienti, ma non in tutti. L'alternativa implica una scelta tra le due terapie che allo stato attuale hanno maggiori evidenze in letteratura e un razionale che ne possa giustificare l’uso: il pacemaker defibrillatore impiantabile (ICD) o la simpatectomia cardiaca sinistra.