Un’occasione per spiegare che cos’è la Medicina Basata sulle Evidenze e l’importanza della ricerca gestita dagli enti pubblici.
Per circa una decina d’anni i medici si erano trovati in difficoltà nella scelta se consigliare o meno i trattamenti ormonali sostitutivi: le riviste che si occupavano di tumori infatti tendevano a mettere in rilievo i lavori scientifici che evidenziavano l’aumento di rischio di tumori alla mammella, le riviste che si occupavano di osteoporosi o di cardiologia davano spazio
agli ottimi risultati che sembravano emergere rispetto a robustezza delle ossa e diminuzione del rischio di infarto.
La scelta non era quindi facile anche perché non si trattava di suggerire una “cura a una malattia in atto” ma piuttosto di usare medicine per “prevenire” una “eventuale” malattia futura.
Estrogeni e progestinici.
In questa situazione uno studio americano indipendente, (1) WHI – Women’s Health Initiative finanziato da un ente pubblico, senza scopo di lucro, ebbe una grande risonanza.
Lo studio osservava la storia clinica di 27.400 donne divise in due gruppi: un gruppo trattato con terapia ormonale a base di estrogeni e progesterone o solo estrogeni, e uno senza terapia. Per motivi etici fu bloccato prima della
conclusione prevista dopo 10 anni: si evidenziarono infatti un aumento di rischio di tumore alla mammella, infarto e trombosi nelle donne trattate con ormoni.
Negli anni successivi l’Agenzia di sanità pubblica Inglese finanziò un altro studio The Million Women Study che rivolgeva la sua attenzione soprattutto sui rischi di carcinoma alla mammella in donne trattate con TOS.
Furono studiate 1.080.000 donne e le conclusioni furono simili. La terapia aumenta il rischio di tumori invasivi.
Questi dati ebbero una grandissima risonanza e ancora segnano una pietra miliare con cui gli studiosi si devono confrontare. Da quel momento l’utilizzo della terapia ormonale sostitutiva che era stata suggerita come un trattamento di prevenzione fu proposta come cura solo per donne giovani con menopausa precoce o in donne che presentano gravi disturbi.
Dopo il 2007 i ricercatori del WHI studiando i loro dati evidenziarono che in realtà l’aumento di questi rischi dipende anche dall’età. Se una donna va in menopausa molto precocemente (prima dei 45 anni) la bilancia tra i rischi ed i benefici tende ad essere più favorevole.
Contrariamente ai risultati degli studi osservazionali, lo studio clinico controllato randomizzato (RCT) WHI ha evidenziato che il trattamento con estro-progestinici non previene la malattia coronarica (esito clinico principale). La mortalità totale e l’incidenza di carcinoma endometriale e ovarico non risultano modificate.
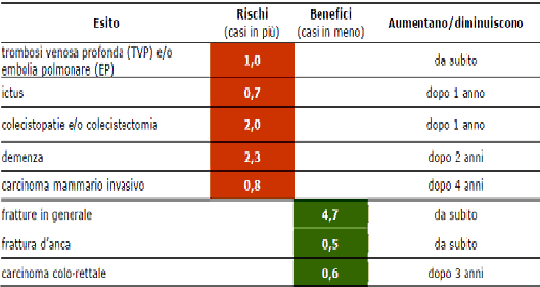
Se si trattano 1.000 donne con estro-progestinici per un anno, rispetto alledonne trattate con placebo si avranno mediamente : vedi Tab. n.1
Tab.n.1
Fitoestrogeni
Non abbiamo studi corretti dal punto di vista epidemiologico e statistico che evidenzino effetti benefici maggiori del placebo nel sollievo dei sintomi vasomotori (vampate) da parte di terapie “complementari” a base di fitoestrogeni.
Le evidenze scientifiche indicano che l'estratto secco di Cimicifuga racemosa, non è efficace contro i sintomi della menopausa ed è risultato tossico per il fegato. E' importante tener conto del fatto che, per i rimedi naturali, non esiste un sistema di sorveglianza altrettanto rigoroso di quello previsto per i farmaci. Va tenuto conto che i rimedi naturali contengono principi attivi, sia pure estratti dalle piante, che svolgono un’azione sui sintomi e potrebbero presentare gli stessi rischi dei farmaci.
È altamente consigliabile attenersi agli studi scientifici prima di prescrivere questi preparati.
Trattamenti omeopatici.
Analogamente, non esistono evidenze scientifiche a supporto di un’efficacia maggiore del placebo dei preparati omeopatici.
Che cos’è il Placebo?
Il placebo è un preparato che non contiene nessun farmaco ed è utilizzato dai ricercatori per valutare l’efficacia dei farmaci. In pratica negli studi corretti si somministra a un gruppo di pazienti il farmaco e a un gruppo di confronto con uguali caratteristiche, il placebo. Se l’effetto sui sintomi o sulla malattia è uguale, vuol dire che il farmaco non è efficace. Il placebo può far sentire meglio il paziente perché è dimostrato che un rapporto premuroso di cura, una relazione empatica danno sollievo ai malati.
Che cosa devono sapere quindi le donne in post menopausa?
L’aumento di peso, il fumo, l’ipertensione non trattata incidono in maniera significativa sulla mortalità. In assenza di malattie metaboliche:
• L’attività fisica, la corsa, il camminare (meglio se a passo veloce) scendere e salire le scale favoriscono la mineralizzazione corretta dell’osso e riducono il rischio cardiovascolare.
• Una dieta sana ricca di frutta e verdura e povera di grassi animali riduce il rischio di sviluppare una malattia cardiovascolare.
• L’acqua proveniente dalle zone carsiche è ricca di calcio necessario per la mineralizzazione dell’osso. Questa arriva alle nostre case senza necessità di sollevare e trasportare bottiglie pesanti che possono favorire il prolasso dell’utero e della vescica.
La combinazione di tutti questi comportamenti è più efficace di una Terapia Ormonale Sostitutiva nel migliorare la salute e la longevità delle donne di età superiore ai 50 anni.
Che cosa devono ricordare i medici?
Avere una buona qualità di vita è un obiettivo di salute. Le pazienti dovrebbero essere informate sui rischi e benefici della terapia e degli stili di vita e messe in condizione di poter scegliere in funzione del loro stato di benessere.
Sintomi vasomotori, vampate importanti possono essere per donne a basso rischio, una motivazione valida per iniziare la TOS.
Per saperne di più:
• www.saperidoc.it: è un sito pubblico indipendente a cura della Regione Emilia Romagna a cui collabora anche l’IRCCS Burlo Garofolo. Qui sono disponibili al pubblico i dati dei 2 studi citati.
• American College Obstetricians Gynecologists: Bio-identical Hormones - ultima revisione 2016.
I testi elaborati trovano riscontro in materiale pubblicato in internet e sono frutto di una revisione di tutti gli studi disponibili e scientificamente dimostrabili relativi a preparati a base di fitoestrogeni e complementari disponibili nel mercato.

redatto da Dott.ssa Federica Scrimin (ottobre 2017)



